اختلال مزمن جذب گلوکز و هورمون انسولین باعث عوارض مختلفی در بیماران می شود. بیماری های پا در دیابت اغلب مشاهده می شود. وظیفه متخصص و بیمار این است که خطر آسیب را به حداقل برساند ، زیرا با رشد فرد ، احتمال ضایعات اندام تحتانی افزایش می یابد.
چرا افراد دیابتی نوع ۱ و ۲ دارای مشکلات پا هستند؟
از آنجایی که دیابت عارضه ای در پاها دارد ، درمان لازم است ، در غیر این صورت نتایج ممکن است غم انگیزترین (تا قطع عضو) باشد. قند خون بالا برای بدن بسیار خطرناک است. غلظت طبیعی گلوکز باعث افزایش انرژی و فعالیت حیاتی اندام ها و سیستم ها می شود ، اما در دیابت برعکس ، با از بین بردن سیستم عروقی و عصبی قدرت می گیرد.
پاها از قلب بسیار دور است ، بنابراین این شخص است که بیشتر از عوارض دیابت نوع ۲ رنج می برد. فرآیندهای پاتولوژیک به دلیل ضعف گردش خون و فشار بدنی روزانه در پاها اتفاق می افتد. یکی دیگر از عوارض ناخوشایند پاها، تنگ شدن رگ های خونی است. انسداد مویرگی عواقب جدی را به دنبال دارد: گردش خون در بافت ها مختل می شود ، رگ ها فرسوده ، دچار تغییر شکل ، نازک و پاره می شوند. تغذیه بافت ها متوقف می شود ، سلول های آنها به تدریج می میرند ، که پر از گانگرن است.
از جمله دلایل اصلی عوارض اندام تحتانی مبتلا به دیابت عبارتند از:
- آسیب شناسی عروقی منجر به هیپوکسی بافت
- با نوروپاتی ، حساسیت کم و بی حسی در پاها مشخص می شود
- چاقی ، که باعث استرس بیش از حد بر روی استخوان ها و ماهیچه ها می شود.
- سیگار کشیدن و هیپودینامیک.
چگونه ضایعات روی پای دیابتی تأثیر می گذارد؟
در بیماران مبتلا به دیابت ، عوارض پا بیشتر است:
- قارچ پا
- گانگرن (نکروز)
- پای دیابتی
- ترک های عمیق بهبود نیافته
- پلی نوروپاتی دیابتی
همه این بیماری ها نیاز به درمان فوری و کافی دارند. در مرحله پیشرفته ، خلاص شدن ازآنها به ویژه برای مقابله با علائم دردناک بسیار دشوار است.
پای دیابتی:
۸۰٪ از بیماران دیابتی نوع ۲ این سندرم را می شناسند. تغییرات پاتولوژیک بر سیستم استخوانی پا ، عصبی ، گردش خون تأثیر می گذارد. این بیماری معمولاً می تواند باعث ایجاد زخم بافت ، در گانگرن شود.
این بیماری با سندرم پای دیابتی ایجاد می شود:
- نوروپاتی دیابتی
- آسیب رگ های خونی
- عفونت معمولاً با دو عامل اول همراه است.
برخی از علائم بارز آسیب عبارتند از:
- درد پای ثابت ناشی از ناهنجاری پا
- قرمزی پوست اطراف زخم
- ورم پا ، نشانگر روند التهاب
- کمبود مو در مچ پا و پا
- ضخیم شدن و لایه برداری پوست
- بی حسی در پاها
- قارچ ناخن
عفونت های قارچی:
متخصصان رابطه قند خون بالا و قارچ پا را ثابت کردند. در دیابت ، بیماران باید به وضعیت پوست روی پاها توجه ویژه ای داشته باشند.
عواملی که باعث ایجاد بیماری می شوند عبارتند از:
اگر در دوره های بهار و تابستان اختلال مشاهده شود ، باید مراقبت های پزشکی را جستجو کرد. در این حالت ، تغییر رنگ و ساختار ناخن ها روی انگشتان کوچک و شست وجود دارد. سپس با شروع به تکثیر قارچ و حمله به نواحی ، پوست پا شروع به قرمز شدن ، لایه برداری می کند و خارش مداوم و ترک بین انگشتان ظاهر می شود.
پلی نوروپاتی دیابتی:
این بیماری ۵-۱۰ سال پس از شروع دیابت نوع ۲ بروز می کند. به سیستم عصبی آسیب می زند ، که از خطرناک ترین عوارض هر نوع دیابت است. روند پاتولوژیک به دلیل عدم اکسیژن سلول های عصبی شروع می شود ، برای این تغذیه مویرگ های کوچک مسئول است ، بیشتر مستعد آسیب است.
این بیماری چندین مرحله دارد:
این بیماری با تخریب تدریجی ، تغییر شکل و نازک شدن غضروف هیالین واقع در زانو همراه است. بیماران پا درد دارند و راه رفتن دشوار است.
ترک پا:
یکی از مشکلات شایع پاهای دیابتی ، ایجاد ترک در ناحیه پاشنه است. این یک نقص زیبایی نیست که به راحتی با یک پدیکور قابل حل باشد. ترک های عمیق و غیربهبود در پا به عفونت ها و باکتری هایی که مملو از عوارض جدی هستند تهدید می کند.
با دیابت ، دیر یا زود انتهای عصبی در اندام تحتانی شروع به ریزش می کنند که تقریباً همیشه با افزایش لایه برداری و خشکی پوست همراه است. در نتیجه ترک های پوستی ، زخم ها ظاهر می شوند (از کرم مخصوص استفاده کنید تا از بروز این اتفاق جلوگیری شود). اگر به موقع تحت درمان قرار نگیرند ، ممکن است ناهنجاری پا ، گانگرن و زخم ایجاد شود.
متابولیسم مختل شده بر همه اندام ها تأثیر منفی می گذارد. یکی از جدی ترین عوارض دیابت نکروز بافت به دلیل اختلال در گردش خون در بافت ها (گانگرن) است.
پیشگیری از بیماری پا در دیابت:
برای جلوگیری از ایجاد ضایعات پا در دیابت نوع ۲ ، این اقدامات پیشگیرانه باید در نظر گرفته شود:
- تلاش برای جبران بیماری زمینه ای (دیابت)
- کنترل فشار خون
- پوشیدن و انتخاب کفش با کیفیت بالا
- پا را روزانه بشویید و برای یکپارچگی پوست راا معاینه کنید
- جلوگیری از چاقی که وضعیت بیمار را بدتر می کند و باعث ایجاد عوارض جدی مربوط به پا می شود
- در یک مکان عمومی (حمام ، دوش ، استخر ، ساحل) پابرهنه راه نروید
- انگشتان دست و پا را بعد از کوتاه کردن ناخن ها با الکل پاک کنید
- برای جلوگیری از آرتروز مفاصل ، مرتباً دوز بیشتری از مولتی ویتامین مصرف کنید.
با دیابت ، باید درک کنید که جلوگیری از بروز عوارض آسان تر از درمان است. کمک های پزشکی به موقع ، اجرای توصیه ها و اقدامات پیشگیرانه از عواقب جدی جلوگیری می کند و بروز مشکلات مرتبط با اندام تحتانی را به تأخیر می اندازد.
زخم پای دیابتی: علل و علائم شایع
بیمار مبتلا به دیابت در بدن روندهای احیا را بدتر می کند. این به دلیل جریان خون ضعیف است ، بنابراین خون کافی در اندام وجود ندارد.
بنابراین چرا پاهای دیابتی؟ قند اضافی در مایعات بیولوژیکی برای تمام ارگان ها و سیستم ها سمی است. هنگامی که متابولیسم کربوهیدرات از بین می رود ، گلوکز در انرژی پردازش نمی شود ، بلکه به یک سم در بدن تبدیل می شود.
تأثیر قند خون بر بدن بسیار بالا است. هر چه مدت زمان بیشتری طول بکشد ، آسیب بیشتری ظاهر می شود (ساختار رگ ها و اعصاب تغییر می کند ، قلب درد می کند).
در دیابت بیماری های پا گسترش می یابد، استرس روی آنها افزایش می یابد و نقصی در گردش خون ایجاد می شود. گلوکز اثر مضر بر غلاف میلین اعصاب موجود در اندام ها دارد و این باعث کاهش تعداد تکانه ها می شود.
باریک شدن رگ های پاها در دیابت باعث می شود که مویرگ ها شکننده شوند و وضعیت عمومی را بدتر کنند. آترواسکلروز پیشرونده منجر به بروز ایسکمی و لخته شدن خون می شود.
اگر در دیابت بیماری در پاها وجود داشته باشد ، ممکن است علائم آن تغییر کند. هنگام شروع راه رفتن ، بیمار ممکن است احساس سوزن سوزن شدن ، بی حسی ، گرفتگی و درد در پاها کند. سایر بیماری ها همراه با بیماری های پا در دیابت:
- پوست روی پاها پوسته پوسته و خشک شده، ترک خورده و کالوس ایجاد می شود
- شکل ناخن ها به دلیل عفونت قارچی اغلب تغییر می کند
- کاهش دما و حساسیت پا
- ورم
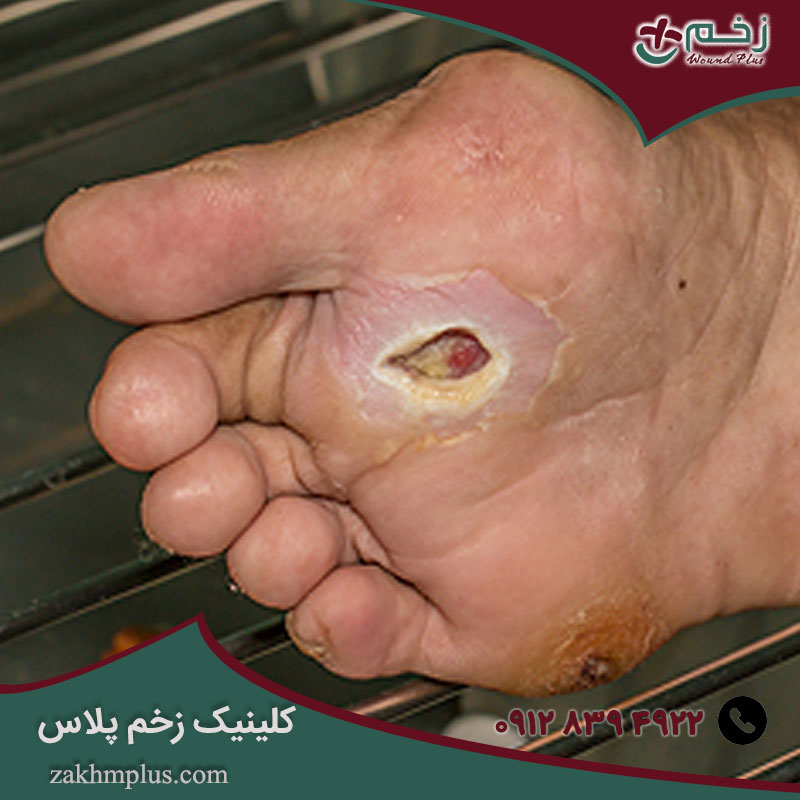
- زخم های ضعیف و طولانی مدت
- ضعف عضلانی و آتروفی
- انحراف انگشتان اندام و تغییر در شکل پا
اکثر دیابتی ها می گویند که پس از پیاده روی یا یک شب ، دچار گرفتگی دردناک می شوند که ۳-۲ ثانیه تا ۵ دقیقه طول می کشد.
انواع عوارض:
شکست پا در دیابت اشکال مختلفی دارد. این آنژیوپاتی دیابتی است که با نقص عملکرد عروق اندام ، نقض نفوذپذیری مویرگی و سپس وخیم شدن مواد مغذی در بافت مشخص می شود.
نوع دوم عوارض دیابتی ، نوروپاتی است. پای نوروپاتی دیابتی وقتی سیستم عصبی پا آسیب می بیند توسعه می یابد. گرما ، درد و حساسیت لمسی در پاها وجود دارد ، زیرا بیمار متوجه زخم روی پاها نمی شود و این می تواند منجر به گانگرن شود.
با این حال ، وقتی دیابت روی سیستم گردش خون و سیستم عصبی بیمار تأثیر می گذارد ، یک شکل مختلط دارد. سپس بیمار ویژگی دو نوع عارضه فوق را نشان می دهد.
نوع دیگر بیماری پا در هیپرگلیسمی مزمن، آرتروپاتی است که در آن مفاصل پاها آسیب دیده است. این به دلیل کمبود خون و نارسایی در فرآیندهای متابولیک است. این بیماری با یک بیماری مشابه دیابتی مشخص می شود: ابتدا این بیماری هنگام راه رفتن باعث ایجاد درد در مفاصل می شود ، سپس پاها قرمز می شوند ، متورم می شوند ، تغییر شکل می دهند و انگشتان تغییر شکل می یابد.
شایع ترین مشکلات پای دیابتی چیست؟
درد پای دیابتی در سندرم پای دیابتی بروز می کند و در ۱۰٪ بیماران تشخیص داده می شود. با این حال ، ۵۰٪ از افرادی که در معرض خطر هستند ، مبتلا به هیپرگلیسمی مزمن هستند.
پای دیابتی به چند دلیل اتفاق می افتد:
- اختلالات در فرآیندهای متابولیک
- تخریب رگ های خونی
- اختلالات گردش خون
- مرگ اعصاب
- آسیب پوست
با از بین رفتن قارچ در دیابت ، ممکن است پای یک ورزشکار ایجاد شود که با خارش ، قرمزی و خشک شدن پوست بروز می کند. اگر درمان پای دیابتی به موقع و شایسته نباشد ، عفونت به ترک ها نفوذ می کند یا شروع به تحت تأثیر قرار دادن صفحه ناخن می کند.
هنگامی که ناخن ها توسط قارچ آسیب می بیند ، شکننده و ضخیم می شوند و سایه قهوه ای – زرد را به دست می آورند. پوشیدن کفش بسته باعث پیشرفت بیماری می شود ، زیرا پاتوژن رطوبت و گرما را دوست دارد.
در دیابت درد پا ، به دلیل آسیب عروقی و غشای بافتی ضعیف ایجاد می شود. همچنین ، ظاهر نقایص پوستی به موارد زیر کمک می کند:
- تصلب شرایین
- آسیب
- آسیب عروقی
- سوختگی
- آسیب به سیستم عصبی
- زخم ها و ترک ها
در صورت وجود دیابت ، عوارض به شکل زخم روی پاها ماه ها یا حتی سال ها بعد ظاهر می شود. به تدریج در برابر پس زمینه فرآیندهای پاتولوژیک در بدن که ناشی از افزایش مداوم قند خون است ایجاد می شود .
Source: www.diabetesstressrelief.com
شما عزیزان می توانید جهت دریافت مشاوره زخم و رزرو نوبت از شنبه تا پنجشنبه، ۹ صبح الی ۷ شب با شماره تلفن ۰۹۱۲۸۳۹۴۹۲۲ تماس حاصل فرمایید.
کلینیک زخم پلاس: تهران، جنت آباد، خیابان شهید کبیری طامه (شاهین شمالی)، تقاطع خیابان بهار و امام حسین (ع)، بیمارستان فوق تخصصی عرفان نیایش، طبقه MZ، کلینیک تخصصی زخم و استومی




بدون دیدگاه