درمان زخم بستر
زخم بستر که به نام علمی زخم فشاری شناخته می شود، زخمی است که سبب آسیب به پوست و بافت زیرین پوست در پی فشار طولانی مدت وارده بر پوست، ایجاد می شود. زخم بستر اغلب بر روی پوستی که قسمت های استخوانی بدن را پوشش داده، ظاهر می شود. مانند پاشنه پا، مچ پا، ستون فقرات، تیغه شانه، مفصل ران و باسن .
افرادی که بیشترین خطر ابتلا به زخم را دارند، افرادی هستند که دارای وضعیت پزشکی خاصی هستند که در آن شخص توانایی تغییر موقعیت بدنی خود را ندارد، مانند افرادی که بیشتر وقت خود را بر روی تخت یا صندلی چرخدار صرف می کنند.
زخم بستر می تواند در مدت زمان کوتاه ظاهر وپیشرفت کند. اغلب زخم های فشاری با روش های درمانی اصولی، التیام می یابند. اما برخی هرگز به طور کامل التیام نمی یابند.
علائم زخم بستر
علائم هشدار دهنده زخم بستر عبارتند از:
- تغییرات غیر معمول در رنگ و بافت پوست
- تورم
- تخلیه مایعی چرک مانند
- خنک یا گرم بودن منطقه ای از پوست نسبت به سایر مناطق از بدن
زخم فشاری بر اساس عمق، شدت و دیگر ویژگی ها به چند دسته تقسیم می شوند. درجه آسیب پوست در زخم بستر می تواند در حد یک پوست قرمز تا جراحات شدید که شامل استخوان و عضلات است، باشد.
مناطق مشترکی که دچار زخم بستر می شود
در افرادی که از صندلی چرخدار استفاده می کنند، زخم های فشاری اغلب بر روی پوست مناطق زیر رخ می دهد:
- لگن یا باسن
- تیغه شانه ها و ستون فقرات
- پشت دست ها و پاها که بر روی صندلی تکیه داده می شود.
برای افرادی که بیشتر زمان خود را در طول روز بر روی تخت خواب صرف می کنند، مناطق مشترکی که دچار زخم بستر می شود عبارت است از:
- پشت یا دو سمت سر
- تیغه شانه ها
- لگن و باسن
- قوزک پا، مچ پا و پوست پشت زانوها
چه زمانی باید به کلینیک درمان زخم مراجعه کنید؟
اگر متوجه علائم هشدار دهنده زخم بستر شوید، ابتدا موقعیت بدنی خود را تغییر دهید تا فشار بر روی منطقه مد نظر تسکین یابد. اگر این علائم در مدت زمان ۲۴ تا ۴۸ ساعت بهبود نیافتند، با متخصص زخم مشورت کنید.
اگر علائم عفونت زخم مانند تب، زهکشی از زخم، درد، بوی بد یا افزایش تورم و قرمزی و افزایش حرارت پوست در اطراف زخم را مشاهده کردید سریعا به مرکز درمان زخم مراجعه کنید.
توضیحات ویدیو: بیمار خانم ۵۹ ساله به علت عفونت شدید محل جراحی و آلودگی ؛ زخم بسیار بزرگ در ناحیه باسن تا پشت ران ایجاد شد ، که پس از انجام اقدامات تخصصی درمان زخم توسط تیم حرفه ای زخم پلاس، به خوبی معالجه و بهبود یافتند.
علل بروز زخم بستر
زخم بستر ناشی از فشاری که بر روی پوست ایجاد شده و جریان خون را به پوست محدود می کند، ایجاد می شود. عوامل دیگری مانند محدود شدن تحرک فرد می تواند باعث آسیب به پوست شود و سبب رشد زخم فشاری شود.
سه عامل اصلی برای زخم بستر عبارتند از:
فشار
فشار ثابت بر روی هر قسمتی از بدن، می تواند جریان خون به بافت را کاهش دهد. جریان خون جهت انتقال اکسیژن و دیگر مواد مغذی به بافت ها، ضروری است. بدون این مواد مغذی ضروری، پوست و بافت های اطراف آسیب دیده و ممکن است در نهایت بمیرند.
در افرادی که دارای تحرک محدود هستند، این نوع فشار در مناطقی رخ می دهد که به خوبی با چربی و ماهیچه پوشیده نشده اند و بر روی یک استخوان مانند ستون فقرات، تیغه شانه، باسن، پاشنه پا و آرنج قرار دارد، اتفاق می افتد.
اصطحکاک
اصطحکاک زمانی رخ می دهد که پوست با لباس و یا رختخواب برخورد می کند. اصطحکاک می تواند پوست شکننده را آسیب پذیر تر کند، به خصوص اگر پوست مرطوب باشد.
برش
برش زمانی رخ می دهد که دو سطح (پوست و سطح رختخواب) در جهت مختلف حرکت کنند.
عوامل خطر
افرادی در معرض خطر ابتلا به زخم بستر هستند که به به سختی قادر به حرکت باشند و یا قادر نباشند به راحتی موقعیت خود را در هنگام نشستن یا خوابیدن تغییر دهند. عوامل خطر عبارتند از :
عدم تحرک
عدم تحرک ممکن است به خاطر سلامت بدنی ضعیف، آسیب نخاعی و دلایل دیگری باشد.
فقدان درک حسی
آسیب های نخاعی، اختلالات عصبی و شرایط دیگر می تواند منجر به از دست دادن احساس فرد شود. ناتوانی در درک احساس و درد می تواند منجر به مطلع نشدن از علائم هشدار و نیاز به تغییر وضعیت بدنی شود.
تغذیه ضعیف
افراد برای حفظ سلامت پوست و پیشگیری از شکنندگی بافت نیاز به مایعات، پروتئین، ویتامین ها و مواد معدنی در رژیم غذایی روزانه خود دارند.
شرایط پزشکی موثر بر جریان خون
بیماری های که می توانند جریان خون را تحت تاثیر قرار دهند، مانند دیابت و بیماری عروق، خطر آسیب به بافت را افزایش می دهد.
عوارض زخم بستر
عوارض زخم های ناشی از فشار، در برخی مواقع تهدید کننده زندگی هستند، این عوارض عبارتند از:
سلولیت
سلولیت به معنای عفونت پوست و بافت نرم است. علائم آن می تواند گرما، قرمزی و تورم ناحیه آسیب دیده باشد. افراد مبتلا به اختلالات عصبی معمولا در منطقه ای که درگیر سلولیت شده، احساس درد نمی کنند.
عفونت های استخوانی و مفصلی
عفونت ناشی از زخم بستر می تواند به مفاصل و استخوان ها نفوذ کند. عفونت های مشترک ( آرتریت سپتیک یا ورم مفاصل ) می تواند به غضروف و بافت ها آسیب برساند. عفونت های استخوانی ( استومیلیت ) می تواند عملکرد مفاصل و اندام را تحت تاثیر قرار دهد.
سرطان
زخم هایی که در طولانی مدت درمان نشوند، می توانند به یک نوع سرطان سلول سنگفرشی تبدیل شوند.
سپسیس
به ندرت یک زخم منجر به سپسیس می شود.
پیشگیری از بروز زخم بستر
اولین قدم برای پیشگیری از بروز زخم بستر، جلوگیری از فشار مداوم بر روی پوست و بافت بدن است. استراتژی های دیگر شامل مراقبت از پوست، حفظ تغذیه سالم و مصرف مایعات کافی، ترک سیگار، مدیریت استرس و ورزش روزانه است.
نکاتی برای تغییر موقعیت بدنی بیمار
توصیه های زیر را در مورد تغییر موقعیت مکانی بیمار بر روی تخت یا صندلی چرخدار در نظر بگیرید:
- اغلب سنگینی وزن بدن خود را تغییر دهید: اگر از صندلی چرخدار استفاده می کنید، سعی کنید هر ۱۵ دقیقه یکبار وزن بدن خود را به سمت دیگر بدن وارد کنید.
- بدن خود را بالا ببرید: اگه قادر هستید به تنهایی حرکت کنید، در صورت امکان بدن خودتان را برای چند ثانیه از روی صندلی جدا کنید و بالا ببرید. برای این کار می توانید دستان خود را بر روی صندلی چرخدار فشار دهید و بدن خود را از روی صندلی بلند کنید. همین چند ثانیه برای بهبود جریان خون کافیست.
- در صورت توان می توانید یک صندلی چرخدار ویژه تهیه کنید: برخی از صندلی های چرخدار به طوری طراحی شده اند که می توان شیب صندلی آن را تغییر داد و به این صورت فشار وارده بر بدن را کاهش داد.
- می توانید از کوسن و یا تشک های مخصوص استفاده کنید: کوسن، بالشتک ها وتشک های مخصوص به طوری طراحی شده اند که به کاهش فشار کمک می کنند و موجب تسهیل جریان خون در منطقه می شوند.
- ارتفاع تختتان را تنظیم کنید: اگر تخت شما به صورتی است که می توان ارتفاع نیمه بالایی آن را بالا برد، ارتفاع آن را به بیش از ۳۰ درجه افزایش دهید. این مسئله به پیشگیری از برش و اصطکاک پوستتان کمک می کند.
نکاتی برای مراقبت از پوست
پیشنهادات زیر را برای مراقبت از پوست خود یا بیمارتان در نظر بگیرید:
- پوست را تمیز و خشک نگهدارید: پوست را با شامپو بچه و آب ملایم شسته و خشک کنید. این روال تمیز کردن را به طور مرتب و روزانه انجام دهید، پوست را از رطوبت ناشی از عرق، ادرار و مدفوع در امان نگهدارید.
- از پوست خود محافظت کنید: شما می توانید از پودر تالک برای محافظت از پوست ناحیه ای که دچار اصطکاک می شود، استفاده کنید. همچنین برای درمان خشکی پوست می توانید از لوسیون های مرطوب کننده ی مناسب استفاده کنید. در صورت لزوم ملافه و لباس بیمار را تعویض کنید. دکمه های لباس و یا چین و چروک ملافه می تواند پوست را تحریک و دچار زخم کند.
- هر روز پوستتان را ببرسی کنید: روزانه پوست خود را بررسی کنید تا علائم اولیه زخم را شناسایی کنید.
بیشتر با علل زخم بستر آشنا شویم
زخم های فشاری یا همان زخم بستر ناشی از وجود فشار روی پوست برای مدت زمان طولانی هستند. این فشار باعث کاهش گردش خون و شکستگی پوست می شود. فیزیوتراپیست شما می تواند با تیم پرستاری شما برای کمک به جلوگیری از ایجاد زخم های بستر همکاری کند. روش های پیشگیری از زخم بستر عبارتند از:
- تغییر موقعیت مکرر
- استفاده از پدهای کاهش فشار بر روی مناطق استخوانی
- آموزش پرستاران، پزشکان و اعضای خانواده در مورد اهمیت حرکات مکرر برای جلوگیری از شکستگی پوست.
هنگامی که یک زخم بستر ایجاد می شود، درمان آن می تواند دشوار باشد. درک مراحل مختلف شکل گیری زخم بستر می تواند به تعیین بهترین درمان برای شما کمک کند.
طبقه بندی زخم بستر
زخم های بستر در چهار مرحله بسته به میزان درگیری بافت و عمق زخم تقسیم بندی می شوند. بافتی که به آن اشاره شده است شامل پوست و لایه زیرین آن درمیس، چربی، عضلات، استخوان و مفصل است. شناخت مرحله مناسب به پیشگیری و مدیریت زخم کمک می کند.
مرحله اول زخم بستر
زخم های مرحله یک با اریتمای پوست سالم که در صورت فشار بر روی آن، پوست رنگ روشن نمی گیرد، شناخته می شود. پوست ممکن است ظاهری قرمز رنگ داشته باشد و در هنگام لمس احساس گرما بدهد. در افرادی که دارای پوست تیره تر هستند، تغییر رنگ، گرما، ورم یا سختی می توانند شاخص هایی از تشکیل یک زخم بستر باشند.
اگر درمان فورا شروع شود، زمان بهبود برای یک زخم بستر مرحله یک معمولا ۳ تا ۴ روز است. اگر فشار از روی ناحیه برداشته نشود، زخم بستر مرحله یک ممکن است به زخم بستر مرحله دو تبدیل شود.
مرحله دوم زخم بستر
زخم های بستر مرحله دو شامل آسیب های پوستی سطحی شامل اپیدرم، درم یا هر دو هستند. زخم به عنوان یک ساییدگی، تاول یا مرکز توخالی، قابل توجه و مشخص است. زخم بستر مرحله دوم ممکن است گرم و قرمز باشد.
شما می توانید انتظار داشته باشید که زخم بستر درجه دو به مدت تقریبا چهار روز تا سه هفته طول بکشد. شما باید فشار روی پوست در این منطقه را با حفظ موقعیت مناسب، حرکت مکرر، و یا پد از بین ببرید و یا زخم ممکن است به مرحله سه پیشرفت کند.
مرحله سوم زخم بستر
مرحله سوم زخم های بستر ضخامت کامل پوست را شامل می شود که شامل آسیب یا نکروز بافت زیر جلدی (بافت زیر پوست) می شود که ممکن است به فاسایا برسد، اما از آن عبور نمی کند. زخم به صورت بالینی به صورت یک دهانه عمیق با یا بدون آسیب رساندن به بافت های مجاور مشخص می شود. ناحیه اطراف زخم ممکن است قرمز و سخت باشد، و ممکن است احساس گرما نیز بدهد. ممکن است ترشح یا زهکشی از زخم ایجاد شود و همچنین بوی بد استشمام شود. این نوع زخم قطعا بدن شما نسبت به پوست و بافت های زیرین آسیب پذیر می کند.
بهبود زخم بستر مرحله سه ممکن است یک تا چهار ماه با درمان مناسب زمان ببرد.
مرحله چهارم زخم بستر
مرحله چهار زخم بستر با آسیب پوستی ضخامت کامل با تخریب گسترده، نکروز بافت یا آسیب به عضلات، استخوان یا ساختارهای حمایت کننده، مشخص می شود. این مرحله شدیدترین شکل زخم بستر است و درمان آن بسیار سخت است. این زخم ها مستلزم پیگیری دقیق و برنامه ریزی برای کاهش فشار و یک تیم مراقبت از زخم برای کنترل کامل ضایعات هستند. در مرحله چهار زخم ممکن است یک حفره عمیق با زهکشی و ترشحات قابل توجه در زخم وجود داشته باشد. بوی نامطبوع ممکن است وجود داشته باشد، و بافت اطراف زخم ممکن است بنفش یا سیاه باشد.
زخم های بستر مرحله چهارم یک مشکل جدی هستند، زیرا بدن شما را مستعد آلودگی با باکتری و عفونت می کنند. زمان بازیابی این نوع زخم می تواند از دو تا شش ماه ادامه یابد. زخم های بستر درجه چهار نیاز به مراقبت و نظارت مکرر تیم مراقبت از زخم برای اطمینان از نتایج موفقیت آمیز دارند و اگر به خوبی درمان نشوند می توانند تهدیدکننده زندگی باشند.
مراحل دیگر زخم بستر
اگر زخم بستر شما عمیق باشد یا بافت ها را درگیر کرده باشد، متخصص زخم ممکن است قادر به تشخیص مرحله آن نباشد. این نوع زخم با درجه غیر قابل تشخیص (Unstageable) نامیده می شوند. دکتر زخم شما می تواند مرحله زخم را پس از آن که به اندازه کافی تمیز شد، تعیین کند.
گاهی اوقات زخم های بستر ممکن است در محله یک یا دو باشند، اما بافت زیرین که دیده نمی شود، در واقع یک زخم بستر مرحله سه یا چهار است. در این مورد، زخم ممکن است به عنوان مرحله ای با آسیب بافتی مشکوک (SDTI) نامیده شود.
روش های درمانی نوین زخم بستر
گزینه های درمان زخم های بستر معمولا شامل تغییر موقعیت، استفاده از تشک های ویژه برای کاهش یا از بین بردن فشار و پانسمان ها و وکیوم تراپی برای بهبود زخم است. در برخی موارد ممکن است جراحی انجام شود.
تغییر موقعیت
جابجایی و تغییر موقعیت مرتب به شما کمک می کند تا فشار روی زخم هایی که قبلا ایجاد شده اند را کاهش دهید. همچنین به جلوگیری از بروز زخم های جدید کمک می کند.
پس از آنکه تیم پزشکی مراقبت از زخم احتمال بروز زخم های بستر برای هر فرد را بررسی کرد، یک جدول زمان بندی مجدد تنظیم می شود. این جدول نشان می دهد که چند وقت یکبار نیاز دارید که موقعیت خود را تغییر دهید و یا اگر شما قادر به حرکت نیستید، فرد دیگری به شما کمک کرده و شما را حرکت دهد.
برای بعضی از افراد، این فاصله زمانی ممکن است یک بار در هر ۱۵ دقیقه باشد. دیگران ممکن است فقط یک بار هر دو تا چهار ساعت نیاز به جابجایی داشته باشند.
پانسمان های نوین زخم
پانسمان های ویژه ای برای محافظت از زخم های بستر استفاده می شوند. این پانسمان ها سرعت بهبود را افزایش می دهند و شامل موارد زیر هستند:
پانسمان آلژینات – این نوع پانسمان از جلبک دریایی ساخته شده و حاوی سدیم و کلسیم است که برای سرعت بخشیدن به روند بهبود زخم شناخته شده اند.
پانسمان هیدروکلوئید– این نوع پانسمان حاوی ژل خاصی است که پوست سالم اطراف زخم را خشک نگه می دارد و باعث رشد سلول های جدید پوست در محل زخم می شود.
انواع دیگر پانسمان– مانند فوم ها، فیلم ها، هیدروفایبر، فیبر ژله ای، ژل ها و ضد میکروب ها (آنتی بیوتیک ها) نیز ممکن است استفاده شوند.
از متخصص زخم خود در مورد نوع پانسمانی که برای مدیریت زخم بستر شما استفاده می شود بپرسید.
پانسمان گاز برای پیشگیری یا درمان زخم های بستر توصیه نمی شود.
کرم ها و پمادها
کرم ها و پمادهای آنتی بیوتیک موضعی معمولا برای درمان زخم های بستر توصیه نمی شوند. اما برای مراقبت از پوستی که آسیب دیده یا تحریک شده است، ممکن است کرم های محافظت کننده مورد نیاز باشند.
آنتی بیوتیک ها
آنتی بیوتیک ها ممکن است برای درمان زخم های عفونی و یا اگر یکی از عفونت های جدی زیر را دارید تجویز شوند:
- مسمومیت خون (سپسیس)
- عفونت باکتریایی بافت های زیر پوست (سلولیت)
- عفونت استخوان (استئومیلیت)
رژیم غذایی و تغذیه
خوردن یک رژیم غذایی سالم و متعادل که شامل پروتئین کافی و انواع مختلفی از ویتامین ها و مواد معدنی است،می تواند روند بهبود زخم را سرعت بخشد. اگر رژیم غذایی شما نامناسب باشد، ممکن است نیاز باشد توسط یک متخصص تغذیه ویزیت شوید و یک برنامه رژیم غذایی مناسب دریافت کنید.
همچنین توجه به مصرف میزان کافی آب نیز مهم است زیرا کمبود آب باعث کاهش سرعت روند بهبود زخم میگردد.
دبریدمان یا حذف بافت آسیب دیده (debridement)
در برخی از موارد ممکن است لازم باشد که بافت مرده را از زخم بستر برداشته و به درمان آن کمک کنیم. این کار را دبریدمان می نامند. اگر بافت مرده کم باشد، ممکن است با استفاده از پانسمان مخصوص طراحی شده دبریدمان شود.
مقادیر قابل توجه بافت مرده ممکن است با استفاده از روش های زیر دبریدمان شوند:
- جت های آب با فشار بالا
- فراصوت
- ابزار جراحی، مانند تیغ و انبر
- ماگوت تراپی
اگر دبریدمان توسط پانسمان انجام نمی شود باید بی حسی موضعی برای از بین بردن حس درد در اطراف زخم اعمال شود تا دبریدمان باعث درد فرد نشود.
وکیوم تراپی زخم بستر
وکیوم تراپی که همچنین با نام درمان با فشار منفی یا VAC شناخته می شود، از فشار منفی موضعی برای کمک به سرعت بخشیدن روند بهبود زخم استفاده می کند. فشار منفی ترشحات زخم را از زخم پاک کرده و همچنین به افزایش جریان خون منطقه کمک می کند. مطالعات نشان داده اند که وکیوم به افزایش شکل گیری گوشت جدید در زخم، بافت قرمز و گریپ فروت مانندی که زخم قبل از لایه های موضعی پوست تشکیل می دهد، کمک می کند.
تشک های طبی
بیمارانی که به طور مرتب از زخم بستر رنج می برند ممکن است با استفاده از یک تشک طبی، که به کاهش فشار در نقاط کلیدی بدن بیماران کمک می کند، کمتر دچار زخم بستر شوند. تشک های زخم بستر با لوله های بادی ساخته می شوند که می توانند بهتر به قسمت های خاصی از بدن که در معرض خطر زخم بستر هستند از جمله پایین کمر، باسن، مچ پا و آرنج کمک کنند. بیشتر تشک های درمانی با یک پمپ که پشتیبانی بیشتری از بدن را فراهم می کند و فشاری را که بر اثر ماندن در یک حالت برای طول مدت زمان طولانی ایجاد می شود را خنثی می کند، همراه هستند.
عمل جراحی
زخم های شدید بستر ممکن است بهبود نیابند. در چنین مواردی، جراحی ممکن است برای مهر و موم کردن زخم، سرعت بخشیدن به بهبود زخم و به حداقل رساندن احتمال عفونی شدن لازم باشد.
درمان جراحی شامل:
- تمیز کردن زخم و بستن آن با آوردن لبه های زخم کنار هم
- تمیز کردن زخم و استفاده از بافت پوست سالم در نزدیکی زخم برای بستن زخم
جراحی زخم بستر ممکن است ، به خصوص به این دلیل که اکثر افرادی که نیاز به این عمل دارند، دارای وضعیت سلامت ضعیف هستند چالش برانگیز باشد.
خطرات پس از جراحی عبارتند از:
- مرگ بافت پیوند زده شده
- مسمومیت خونی
- عفونت استخوان (استئومیلیت)
- آبسه ها
- ترومبوز ورید عمقی
در صورتی که جراحی به شما توصیه شده است از جراح خود در مورد مزایا و خطرات جراحی بپرسید.
source: mayoclinic.org, advancedtissue.com, nhs.uk
برخی از خدمات کلینیک زخم پلاس، کلینیک درمان زخم :
شما عزیزان می توانید جهت دریافت مشاوره زخم و رزرو نوبت از شنبه تا پنجشنبه، ۹ صبح الی ۷ شب با شماره تلفن ۰۹۱۲۸۳۹۴۹۲۲ تماس حاصل فرمایید.
کلینیک زخم پلاس: تهران، جنت آباد، خیابان شهید کبیری طامه (شاهین شمالی)، تقاطع خیابان بهار و امام حسین (ع)، بیمارستان فوق تخصصی عرفان نیایش، طبقه MZ، کلینیک تخصصی زخم و استومی













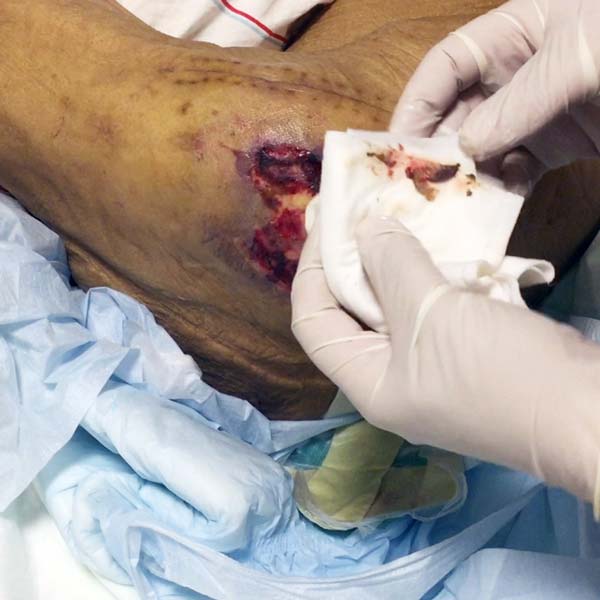
با سلام
من یه مادر مسن دارم که دیابت دارن و به تازگی به علت شکستگی لگن عمل داشتن، برخی از جاهای بدنشون علایم زخم بستر داره. می خواستم ببینم آیا شما پرستار خاصی رو دارید که بتونن به مریض ما سر بزنن یا کسی رو می شناسید که بتونن ٢۴ ساعته بهیار مادر من باشن؟
خیلی ممنون از راهنمایی هاتون
با تشکر
امیر بقادوست
با سلام و آرزوی سلامتی برای شما و مادر محترمتون
اگر نیاز به مراقب برای مادر محترم دارید باید با مراکز خدمات پرستاری تماس بگیرید و زخم پلاس مرکزی رو نمیشناسه که به شما معرفی کنه ، اگر نیاز به درمانگر زخم دارید مرکز ما در خدمت شماست و اینکه هر بیمار دارای زخمی حتی اگر زخمشون بهبود هم یافته باشه تا دو سال بعد در همون نقطه احتمال عود مجدد و زخم مجدد وجود داره و نیاز هست یک سری روش های مراقبتی و پیشگیرانه و درمانی به خانواده آموزش داده بشه که مجدد زخمی ایجاد نشه یا اگر زخمی هست در کوتاهترین زمان و بدون عارضه بهبود پیدا کنه، به امید سلامتی همه بیماران