درمان زخم پای دیابتی
اگر بیماری دیابت کنترل و درمان نشود ممکن است منجر به بروز زخم پای دیابتی و آسیب دائمی شده و در نهایت تحرک شما را تحت تاثیر قرار دهد.
طبق گفته انجمن پزشکی پدیتریک آمریکا ( APMA )، حدود ۱۵ درصد از افراد مبتلا به دیابت از زخم پای دیابتی رنج می برند. توانایی تشخیص علائم زخم پای دیابتی، بسیار مهم است. چون زخمی که به موقع تشخیص و درمان نشود می تواند سبب آسیب دائمی در فرد شود. طبق گزارش APMA، جراحات ناشی از دیابت عامل اصلی قطع عضو نیستند، با این حال مراقبت و درمان مناسب زخم می تواند احتمال مداخله جراحی، عفونت و تغییر شکل پا را به حداقل برساند.
اطلاعات زیر می تواند به شما در تشخیص علائم زخم پای دیابتی و شناخت روش های موثر درمان زخم، کمک کند.
علل ایجاد زخم پای دیابتی
نوروپاتی
نوروپاتی هنگامی رخ می دهد که رگ های خونی که شامل اعصاب، اکسیژن و مواد مغذی هستند، آسیب دیده باشند. پاهای یک فرد مبتلا به دیابت به علت جریان خون ناکافی و قند خون کنترل نشده به شدت مستعد نوروپاتی می باشد. این شرایط می توان سلول های عصبی را نابود و موجب درد و خارش و بی حسی شود.
افرادی که مبتلا به نوروپاتی هستند ممکن است به اندازه کافی درد و خارش شدید ناشی از آُسیب های پا را حس نکنند. بیماری دیابت، درمان طبیعی را مختل می کند، پیشگیری از خشکی پوست در پاهایی که تحت تاثیر جریان ناکافی خون قرار گرفته اند و محدود کردن گلبول های سفید برای شروع روند درمان زخم پای دیابتی ضروری است.
علائم زخم پای دیابتی
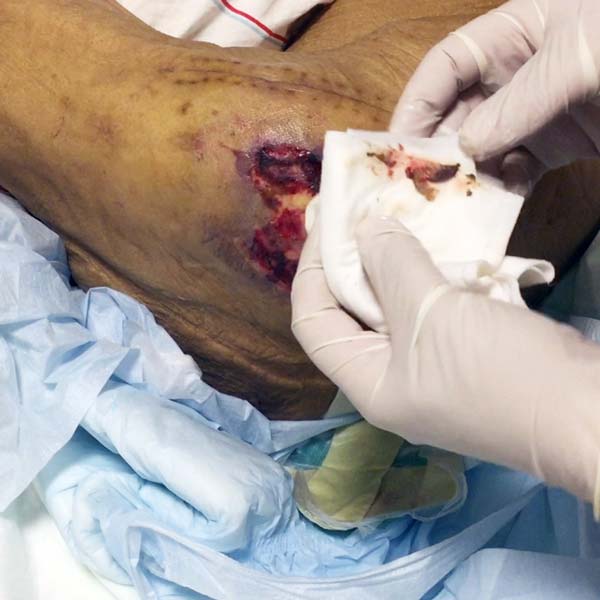
زخم پای دیابتی اغلب در پاشنه پا که پوست آن همیشه در معرض فشار ثابت قرار دارد، شکل می گیرد. پوست پای بیمار، تحت فشار وزن بدن از بین می رود و در نهایت تبدیل به زخم باز می شود.
علائم زخم پای دیابتی عبارتند از:
- تورم، تغییر رنگ و گرما در اطراف زخم
- ترشحات بد بو از زخم
- زمانی که زخم ظاهر می شود، درد به طور مداوم حس می شود
- ضخیم شدن پوست اطراف زخم ( لبه های زخم )
- تب و لرز در مراحل پیشرفته زخم پای دیابتی
مراقبت از زخم پای دیابتی در خانه
اگر که زخم پای دیابتی به موقع تشخیص و تحت درمان قرار نگیرد می تواند سبب عوارض جانبی مانند سلولیت ( عفونت بافت )، استئومیلیت ( عفونت استخوانی) و قانقاریا شود. زخم های پیشرفته پا اغلب نیاز به دبریدمان خواهند داشت. دبریدمان فرآیندی است که در آن بافت های مرده روی زخم توسط درمانگر زخم حذف می شود. متخصصین زخم، دبریدمان زخم را به روش های مختلفی انجام می دهند که یکی از این روش ها، کاوش می باشد که جهت مشخص شدن اندازه زخم انجام می شود.
درمانگر زخم ممکن است روش های خانگی مراقبت از زخم پای دیابتی را توصیه کند که این روش ها عبارتند از:
- خشک نگه داشتن زخم و پوشاندن زخم با پانسمان مناسب
- کنترل سطح قند خون جهت تسریع درمان
- تمیز کردن زخم به طور روزانه با پماد موضعی مناسب که توسط متخصص زخم تجویز شده باشد
- اجتناب از پیاده روی بیش از حد
- پوشیدن کفش دیابتی که از جیر نرم و یا چرم ساخته شده است
- پوشیدن جوراب های مخصوص افراد دیابتی که حاوی پوشش اضافه جهت حفاظت از پا هستند
زخم هایی که تحت درمان زخم قرار می گیرند به طور معمول بهبود زخم را تجربه می کنند، اما بهبود قطعی زخم باید ظرف یک هفته پس از شروع درمان دیده شود. اما زخم هایی که بعد از این مدت التیام نیافته و یا وخیم تر شوند باید سریعا توسط متخصص زخم و درمانگر زخم ارزیابی شده تا از عوارض احتمالی آن جلوگیری شود.
اهمیت مراقبت از زخم پای دیابتی
زخم های پای دیابتی می تواند زخم هایی پیچیده باشد که تاثیرات بسیار زیادی بر کیفیت زندگی بیمار خواهند داشت. در مقایسه با دیگر زخم های مزمن، رشد و پیشرفت زخم پای دیابتی می تواند در پی تغییرات ناشی در تشخیص بیماری دیابت، پیچیده تر شود. افراد مبتلا به این بیماری نسبت به سایر افراد، بیشتر در معرض خطر نوروپاتی دیابتی، حمله قلبی، سکته مرگبار و مرگ زودرس هستند.
بنابراین این بیماران نیاز به ارزیابی منظم و یک استراتژی مراقبت از زخم دارند. پانسمان های نوین زخم که برای درمان رخم پای دیابتی مورد استفاده قرار می گیرد، به درمان زخم ها کمک کرده و به عنوان یکی از مهم ترین عوامل طرح درمان زخم هر بیمار شناخته شده است.
درمان زخم پای دیابتی با پانسمان های نوین
پانسمان های نوین که برای درمان زخم های دیابتی مورد استفاده قرار می گیرند، برای محافظت از زخم ها و کاهش علائم دردناک، مفید هستند. این پانسمان ها همچنین یک محیط مرطوب و مناسب ایجاد کرده و مانع مرگ سلولی می شوند. برای تامین نیازهای درمانی یک بیمار فقط یک نوع پانسمان کافی نیست. پانسمان های نوین انواع مختلفی دارند که هر یک ویژگی های خاص خود را داشته و بر اساس علائم و ویژگی های زخم، توسط درمانگر زخم انتخاب می شود.
زمانی که از گازهای ساده برای زخم های پیشرفته استفاده می شود، می توانند موجب تحریک و آسیب رساندن بیشتر به پوست و بافت شوند. پس از درمان خودسرانه زخم پای خود اجتناب کنید.
درمانگر زخم در درمان زخم به روش پانسمان های نوین از پانسمان آلژینات را به علت جذب بالا جهت جذب اگزودا زخم و پر کردن زخم های حفره ای استفاده خواهد کرد، و همچنین از پانسمان هیدروژل در عمل دبرید زخم و حذف بافت مرده زخم، از پانسمان نقره جهت کنترل و ریشه کن کردن عفونت و از پانسمان های حاوی کلاژن جهت عمل پوست سازی استفاده می کند.
دیابت اختلال همه جانبه در سوخت و ساز سه ماده اصلی بدن یعنی پروتئین، هیدروکربن و چربی می باشد. مهمترین غده موثر در ایجاد دیابت، پانکراس یا لوزالمعده است که دارای دو قسمت درون ریز و برون ریز می باشد. در سال ۱۹۷۹ طبقه بندی دیابت به شکل : ۱) دیابت وابسته به انسولین یا دیابت کودکی یا نوجوانی یا دیابت مربوط به کمبود هورمون انسولین و ۲) دیابت غیروابسته به انسولین یا دیابت بزرگسالی می باشد. در سال ۱۹۹۷ طبقه بندی دیابت به شکل زیر اصلاح شد و دسته بندی از ۲ دسته به ۴ دسته تغییر یافت که شامل موارد زیر است:
- دیابت نوع یک
- دیابت نوع
- سایر انواع خاص
- دیابت بارداری
دیابت نوع یک
به شکل حاد و سریع شروع می شود. علائم آن نظیر پرخوری، پرنوشی و پرادراری به صورت های حاد و در عرض چند هفته تا چند ماه آغاز می شود. بیشتر در افراد زیر ۲۵ سال ایجاد می شود. شیوع آن در هر دو جنس یکسان است و در تاریخچه بیماری خانوادگی این افراد، سابقه ابتلا به دیابت نوع یک و اختلالات غدد درون ریز (اندوکرینوپاتی) وجود دارد.
دیابت نوع دو
در این نوع دیابت که عموماً در سن بالا رخ می دهد افراد چاق و کم تحرک بیشتر مستعد ابتلا هستند. شروع مزمن می باشد و شایع تر از تیپ یک می باشد.
دیابت سایر انواع خاص
این طبقه بندی شامل انواع بیماری ها و شرایطی است که باعث بروز دیابت می شوند ولی در سایر طبقه ها قرار نمی گیرند. اختلال هایی نظیر اختلال در آنزیم های گوارشی، مثل پانکراتیت و کیست فیروزه پانکراس، تصادف و ترومابه پانکراس.
دیابت بارداری
این افراد قبل از بارداری سابقه دیابت ندارند و در طول بارداری دچار دیابت می شوند و پس از بارداری ممکن است دیابت ادامه دار باشد یا نباشد.
عوارض بیماری دیابت
دو عارضه مهم دیابت، آنژیوپاتی و نوروپاتی می باشد که بسیار شایع می باشند. این عوارض ۵ تا ۱۰ سال بعد از ابتلا به دیابت ایجاد می شود و جز عوارض طولانی مدت دیابت می باشد. آنژیوپاتی یعنی رسوب گلیکوپروتئین در دیواره عروق که به دلیل رسوب گلیکوپروتئین ها حجم خون در گردش کم می شود و به سلول ها اکسیژن و مواد غذایی کمتری می رسد. اگر رسوب گلیکوپروتئین در عروق بزرگ و اصلی بدن مثل مغز و قلب و اندام باشد با آن ماکروآنژیوپاتی گفته می شود و اگر در عروق کوچک رسوب ایجاد شود به آن میکروآنژیوپاتی گفته می شود. به علت آنژیوپاتی در سلول های حسی نیز کاهش خون و اکسیژن داریم که به آن نوروپاتی گفته می شود.
شیوع دیابت در ایران ۱۵ تا ۲۰ میلیون نفر می باشد. این افراد یا دچار دیابت می باشند یا عدم تحمل به گلوکز دارند یا نمی دانند که دچار دیابت هستند. از این ۱۵ تا ۲۰ میلیون نفر، ۵۰ درصد افراد دچار نوروپاتی می شوند و ۵۰ درصد آن دچار زخم دیابتی می شوند.
زخم های دیابتی به ۳ دسته تقسیم می شوند
۱) نوروپاتیک که ۵۰ درصد از زخم های دیابت یک را شامل می شود.
۲) ایسکمیک که ۱۰ درصد از زخم های دیابت یک را شامل می شوند.
۳) نوروایسکمیک که ۴۰ درصد از زخم های دیابتی را تشکیل می دهد.
در زخم دیابتی نوروپاتیک که شایع ترین نوع زخم دیابتی هستند ۳ حالت مختلف وجود دارد: ۱) نوروپاتی حرکتی که به دلیل کاهش اعصاب حرکتی می باشد که در این نوع نوروپاتی عضلات تحلیل می روند و فرم استخوان به هم می خورد و قوس کف پا زیاد می شود. به همین دلیل وزن بدن رو سر انگشتان پا می افتد و پس از مدتی فرد در نقاط تحت فشار دچار زخم می شود. ۲) نوروپاتی حسی: به دلیل کاهش خون رسانی به اعصاب حسی می باشد که در نقاط فشاری به دلیل ضربه یا استفاده از کفش های تنگ دچار زخم می شوند. ۳) نوروپاتی اتونوم: در این نوروپاتی، پوست افراد خشک می شود، پوست تعریق ندارد، موهای پا می ریزد و پوست شکننده می شود و وریدها برجسته می شود (به علت از کار افتادن شانت های وریدی به شریانی، حجم خون شریان وارد ورید شده و وریدها برجسته می شوند.)
بیمار دیابتی ممکن است یکی از انواع نوروپاتی یا هر سه نوع را با هم داشته باشد.
زخم پای دیابتی یکی از چالش انگیزترین نوع زخم های مزمن است، که ایجاد آن علل مختلفی دارد. برای جلوگیری از گسترش زخم، یک برنامه ارزیابی منظم و یک برنامه مراقبتی درست نیاز داریم. درمانگر و بیمار باید هر دو با هم کمک کنند تا بتوانند عواملی که باعث ایجاد زخم جدید و یا گسترش وسعت زخم کنونی می شوند را شناسایی کنند و برای موفقیت در درمان نیز ارزیابی منظم از بیمار را انجام دهند.
طبقه بندی زخم پای دیابتی
طبقه بندی و درمان سطحی زخم پای دیابتی در افرادی که دچار بیماری های عروق محیطی هستند به تنهایی کافی نیست. وگنر یک سیستم طبقه بندی زخم پای دیابتی است که از سال ۱۹۷۰ تاکنون مورد استفاده قرار گرفته است اما قادر به تشریح وضعیت خون رسانی بیمار نیست، بنابراین از سیستم های طبقه بندی دیگری نیز استفاده می شود که بررسی میزان خون رسانی اندام ها در آن ها لحاظ شده باشد. این سیستم ها نظیر:
- سیستم طبقه بندی زخم پای دیابتی در دانشگاه تگزاس (PEDIS) که شامل وضعیت خون رسانی، وسعت زخم، عمق زخم، عفونت و حس اندام می باشد.
- سیستم طبقه بندی SINBAD که شامل محل زخم، وضعیت خون رسانی، آسیب حسی و عفونت باکتریایی و عمق زخم می باشد.
- سیستم طبقه بندی wifi threatened limb که شامل زخم و خون رسانی و عفونت پا می باشد.
در حال حاضر زخم پای دیابتی به ۳ دسته ی زخم های نوروپاتیک و زخم های ایسکمیک و زخم های نوروایسکمیک تقسیم بندی می شوند که شایع ترین دسته زخم های نوروپاتیک می باشد که حدود ۵۰ درصد زخم ها را ایجاد می کند که فاکتورهای داخلی و خارجی می توانند در ایجاد آن دخیل باشند. فاکتورهای داخلی نظیر (عدم کنترل مناسب قند خون و سن و میزان خون رسانی و …) و فاکتورهای خارجی نظیر (ضربه، کفش نامناسب و …) می باشند.
می توانیم با استفاده از معاینات فیزیکی و سوابق بیماری به ارزیابی مناسبی از بیمار برسیم.
تاریخچه بیماری
درمانگران زخم برای بدست آوردن اطلاعات در مورد تاریخچه بیماری کنونی از روش های مختلفی استفاده می کنند. برای مثال می توان از مدل ارزیابی OLD CHART استفاده کرد که شامل مواردی چون شروع بیماری، محل زخم، طول و مدت ابتلا و ویژگی های زخم و تاریخچه علایم مشابه و عوامل تسکین دهنده و تشدید کننده و زمان می باشد.
برخی از سوالات اصلی که شما باید از بیمار بپرسید شامل:
- سن
- جنس
- زمان شروع زخم و تاریخچه آن
- سابقه خود درمانی یا درمان های خانگی
- سابقه عفونت
- علائمی که درد ایجاد می کند
- هر نوع درمان قبلی شامل استفاده از پاپوش های سنتی یا آف لود کردن زخم (برداشتن فشار از روی زخم)
- ضربه
- نشانه های خون رسانی ضعیف اندام تحتانی
- توانایی تحمل روشهای درمانی نظیر آف لودینگ
ارزیابی سیستم های بدن
در این قسمت به بیماری های زمینه ای و عواملی اشاره می کنیم که می توانند تاثیر منفی در روند بهبودی زخم پای دیابتی ایجاد کنند. بیمار باید بتواند مهارت های خود مراقبتی خود را بالا ببرد تا شرایط درمانی بهتری ایجاد کند و همچنین در صورت لزوم برای مدیریت بیماری های زمینه ای از مشاوره پزشکان غدد و روماتولوژی استفاده کند.
- تاریخچه ابتلا به دیابت ملیتوس شامل شروع آن و مدت ابتلا
- تاریخچه بیماری های تضعیف کننده سیستم ایمنی نظیر بیماری های خود ایمنی
- بیماری های متابولیک نظیر بیماری های تیروئید ، بیماری های غده فوق کلیه، چاقی، افراد مقاوم به انسولین
- تاریخچه دفورمیتی پا (بد شکلی) نظیر هر نوع جراحی جهت تصحیح بد شکلی پا
- بیماری لنفاوی (که می تواند اکتسابی، بعد از عمل جراحی و یا مادرزادی باشد)
- وضعیت تغذیه ای (آگاهی از سلامتی، درک نیازهای تغذیه ای افراد، توانایی آماده سازی غذا برای خود و هر نوع پوشش بیمه ای که روی توانایی تهیه غذا برای بیمار تاثیر می گذارد.)
- سابقه مشکلات قلبی نظیر بیماری های ایسکمیک، نقایص مادرزادی قلبی یا فشار خون
- بیماری های انعقادی عروق
- کم خونی (که به بیماری های مزمن مرتبط است)
- سایر شرایطی که روی طراحی برنامه مراقبتی بیمار اثر می گذارد مثل آف لودینگ (برداشتن فشار از موضع)
سایر نشانه هایی که روی مدیریت و درمان بیماری های مزمن فرد اثر می گذارد نظیر دیابت / ضعف / فلج نیمه بدن / آسیب شبکیه چشم / از دست دادن قدرت بینایی به علت درگیری عروق کوچک و بزرگ که از عوارض دیابت است.
تاریخچه جراحی
بیماران دیابتی که سابقه آمپوتاسیون یا انجام پروسیجرهای درمانی روی عروق اندام تحتانی داشته اند دارای ریسک بالاتری می باشند و ممکن است با تورم غیرعادی اندام ها مواجه شوند.
- افرادی که قبلاً تحت پروسیجر درمانی عروق قرار گرفته اند ممکن است دچار همان علائم در اندام دیگرشان شوند.
- سابقه جراحی های تصحیح کننده بد شکلی پا
- سابقه جراحی عروق مثل بایپس عروق قلب (که در آن نیاز به برداشتن ورید از اندام تحتانی شده است) یا سابقه سوزاندن کانون ضربان ساز نابجا یا جراحی جهت خروج لخته های متعدد در عروق
نشانه ها
- مصرف داروهای فراوان ممکن است روی ترمیم زخم پای دیابتی تاثیر بگذارد.
- افرادی که در روز مقدار زیادی انسولین می گیرند و قند خونشان قابل کنترل است ترمیم زخم پای دیابتی در آن ها سریعتر انجام می شود.
- داروهای ضد التهاب نیز در کوتاه مدت مفید هستند اما در دراز مدت جلوی ترمیم زخم را می گیرند.
- داروهای تضعیف کننده سیستم ایمنی نظیر متوتروکسات، داروهای ضد رماتیسم
- کورتیکواستروئیدها
- داروهای ضد التهاب غیر استروئیدی
تاریخچه اجتماعی
این بخشی از تاریخچه به شرایط کلی بیمار و سطح آگاهی و سواد سلامتی مربوط است که باعث می شود بیمار درمان هایش را پیگیری نکند یا بین درمان هایش فاصله بیاندازد.
- وابستگی به نیکوتین / استفاده از تنباکو / مصرف سیگار
- استفاده از الکل
- وضعیت اجتماعی و اقتصادی (مثل خرید داروها و انجام درمان های دارویی)
- سطح تحصیلی و سواد بیمار
- ورزش
- رفتارهای پیشگیرانه از بیماری ها
- اشتغال و توانایی تحمل وزن و ایستادن طولانی مدت
معاینات فیزیکی
از طریق معاینات فیزیکی، اطلاعات درمانی مفیدی بدست می آوریم که به ما در دسته بندی درست زخم پای دیابتی کمک می کند. گاهی اطلاعاتی که از طریق معاینات فیزیکی بدست می آیند به ما عواملی که روند ترمیم زخم را کند می کنند، نشان می دهند نظیر تورم اندام تحتانی و فشار می تواند نشانه نیاز به مشورت با پزشک قلب باشد.
پوست: ارزیابی کلی پوست از نظر کیفیت، تغییرات پوستی مثل خشکی، ریزش مو و اسکار قبلی (جای زخم قبلی)، شرایط انگشت ها و ناخن ها، پوست رنگ پریده.
اندام های تحتانی: فیشر (شکاف)، بولا (آبسه چرکی)، خیس خوردگی انگشتان، ارزیابی زخم شامل اندازه گیری طول و عرض و عمق زخم، شکاف ها و سینوس ها، تونلی شدن (چرخیدن لبه های زخم به سمت داخل) و آندرماین.
تشریح بستر زخم شامل بیرون زدگی استخوان، وضعیت پوست اطراف زخم، لبه های زخم شکل کالوس (ضعیف شدن پوست در نواحی تحت فشار در بیماران دیابتی)، کیفیت ترشحات بور محل و یا علائم عفونت.
(انتظار می رود اندازه زخم پای دیابتی روزانه به میزان ۱ درصد تا ۲ درصد از کل زخم کوچکتر شود که طی ۴ هفته حدود ۴۰ درصد تا ۵۰ درصد اندازه زخم پای دیابتی باید کوچکتر شود)
سیستم قلبی – عروقی: تورم اندام های تحتانی، تورم گوده گذار یا غیرگوده گذار، ارزیابی ۶P شامل درد (Pain)، رنگ پریدگی (Pallor)، عدم وجود نبض (pulselessness)، بی حسی (paresthesias) و فلج (paralysis) و تغییرات درجه حرارت (poikilothermia)
اگر به اسکیمی (عدم خون رسانی کافی) اندام های حیاتی مشکوک هستید اسکیمی یک اورژانس درمانی است و بیمار باید فوراً تحت نظر یک متخصص ارزیابی عروق قرار گیرد.
سایر قسمت های خون رسانی نظیر ۱- شاخص بازویی – مچ پا (ABI) و ۲- شاخص بازویی – انگشت پا یا فشار انگشت (TCI) 3- اندازه گیری اکسیژن داخل جلدی (TCPOZ/TCOM) و ۴- فشار خون رسانی پوست (SPP)، ممکن است انجام شود.
ABI یک روش تشخیص کامل نیست و نمی تواند دیابت طولانی مدت و مشکلات عروق بزرگ مثل رسوب کلسیم در عروق بزرگ را نشان دهد.
فشار انگشتان، روش بهتری برای ارزیابی خون رسانی است زیرا که مویرگ ها و رگ های انگشتان، رسوب کلسیم را در دیواره شان زودتر نشان می دهند.
ABI با پلتیسموگرافی (plethysmography) می تواند سلامت بیمار را از طریق تعیین شکل امواج شریان ها تشخیص دهد. امواج شریان ها می تواند بایفازیک، تریفازیک یا مونوفازیک باشد.
نورولوژیک
- تست های تشخیص نوروپاتی حسی نظیر مونوفیلامان برای بررسی وضعیت بیمار انجام می شود.
- تشخیص لرزش و حس مکانی و تیز یا کند بودن در اندام های تحتانی نیز برای بررسی وضعیت نورولوژیک بیمار استفاده می شود.
اسکلتی-عضلانی
۱- الگوی راه رفتن ۲- وابستگی به وسایل کمکی برای حرکت ۳- ناهنجاری های بیومکانیکال نظیر انگشت های چنگالی (clow toe) و انگشت های چکشی (hammer toe) و پنبه پا
نوروآرتروپاتی
- دامنه حرکت مچ پا / کف پا و توانایی حرکت کف پا به عقب (دامنه حرکت محدود در حرکت به عقب کف پا می تواند نشانه افزایش فشار کف پا روی سر متاتارس ها (نام بخشی از انگشتان پا) باشد)
- وضعیا عملکرد کلی که به توانایی خود مراقبتی بیمار مرتبط است و همین طور توانایی انجام فعالیت های روزانه زندگی توسط بیمار
- رفلکس تاندون عمقی
- استفاده از پاپوش های غیرنرمال یا هر جسم خارجی که ممکن است به پا آسیب برساند و باعث ایجاد زخم یا عفونت شود.
روانی
- افسردگی شایع ترین بیماری همراه با زخم پای دیابتی می باشد.
تست های تشخیص
تست های تشخیص به تنهایی جهت تشخیص کافی نیست بلکه تعامل نتایج بدست آمده از تاریخچه بالینی و معاینات فیزیکی و تست های تشخیص با هم کمک کننده است.
برخی تست های تشخیص همبستگی مثبتی با ارزیابی زخم دارند نظیر ESR و برخی تست های تشخیص نظیر WBC همبستگی منفی دارند یعنی ممکن میزان WBC درآزمایش نرمال نشان داده شود اما در ارزیابی زخم شما قرمزی و یا چرک و ترشحات بدبو ببینند.
مقادیر آزمایشگاهی سرم
- شمارش سلول های سفید خون (WBC Count): اساساً نشانه گسترش عفونت است اما در برخی بیماری ها نظیر دیابت ملیتوس و سایر بیماری ها به صورت بالاتر از نرمال نشان داده می شود.
- هموگلوبین و هی توکریت (Hgb-HCT): نشانه وضعیت خون رسانی است.
- پره آلبومین (PAB)، ترانسفرین و رتینول باند شده به پروتئین (RBP): PAB نشانه وضعیت سوء تغذیه ای در زخم های مزمن است اما در التهابات مزمن نمی تواند سطح تغذیه ای را به درستی نشان دهد.
- ESR و CRP: ESR بالا نشان دهنده التهاب استخوان است.
- قند خون و قند خون (HbAIC) نشانه مدیریت کلی بیمار است.
اگر سطح قند خون در محدود نرمال حفظ شود می تواند احتمال ابتلا به مشکلات ثانویه (که ناشی از تحلیل دیواره عروق محیطی به دلایل قند بالا در عروق ریز و عروق درشت است) را به تأخیر بیاندازد.
مشکلات ثانویه دیابت شامل اختلالات حسی و ابتلا به بیماری های عروق محیطی و اختلال بینایی و اختلالات کلیوی و … می باشد.
بحث و نتیجه گیری
طبقه بندی و ارزیابی درست بیمار، به ما در جهت درمان درست بیمار کمک می کند و به ما اطلاعاتی در مورد مسیر بیماری فرد می دهد. هدف ارزیابی بیمار، کاهش خطر ابتلا به زخم و جلوگیری از پیشرفت زخم و علایم عفونت می باشد. ارزیابی شامل بررسی تاریخچه بیماری و وضعیت بیماری دیابت فرد (نظیر کنترل قند بیمار و مدیریت داروهای مصرفی وی) و مدیریت بیماری های زمینه ای فرد و بررسی عملکرد و توانایی فرد در خود مراقبتی و اصلاح عادات نادرست نظیر مصرف تنباکو و الکل و بررسی وضعیت اقتصادی، اجتماعی و سواد سلامتی وی می باشد و سپس براساس آن یک برنامه مراقبتی برای فرد تهیه می شود.
برخی از خدمات کلینیک زخم پلاس، مرکز درمان زخم پای دیابتی:
شما عزیزان می توانید جهت دریافت مشاوره زخم و رزرو نوبت از شنبه تا پنجشنبه، ۹ صبح الی ۷ شب با شماره تلفن ۰۹۱۲۸۳۹۴۹۲۲ تماس حاصل فرمایید.
کلینیک زخم پلاس: تهران، جنت آباد، خیابان شهید کبیری طامه (شاهین شمالی)، تقاطع خیابان بهار و امام حسین (ع)، بیمارستان فوق تخصصی عرفان نیایش، طبقه MZ، کلینیک تخصصی زخم و استومی







بدون دیدگاه